Stand van zaken
Wat medisch adviseurs zouden moeten weten over meniscustransplantaties
Dr. E.R.A. van Arkel, Orthopedisch Chirurg
FocusKlniek Orthopedie HMC+
Postbus 432
2501 CK DEN HAAG
Abstract. De menisci in de knie zijn 2 C-vormige, kraakbenige structuren die tussen het femur en de tibia inzitten. Ze verdelen het gewicht van het bovenbeen over het onderbeen en functioneren als schokdempers. Verlies van meniscusweefsel geeft grote kans op het krijgen van artrose in de knie.
Vervanging van een verwijderde meniscus met een meniscustransplantatie kan de symptomen in de knie verminderen en in potentie ook het risico op artrose is de toekomst. Donormeniscustransplantatie is een complex chirurgische procedure met vele aspecten. Een paar van de aspecten zijn: welke techniek is het beste om de meniscus te bewaren, hoe moet de maat worden genomen van de donormeniscus, en welke chirurgische implantatietechniek is het meest geschikt. Op klinisch wetenschappelijk gebied vinden er momenteel uitgebreide studies plaats om deze vragen te beantwoorden.
Wat zijn menisci? De menisci in de knie zijn 2 C-vormige, kraakbenige structuren die tussen de oppervlakten van het distale femur en proximale tibia zitten. In het verleden werd verondersteld dat de meniscus geen functie had en dat ze daarom bij een scheur konden worden verwijderd. Echter in de jaren ’70 kwam er steeds meer interesse in de meniscus en werd ook duidelijk dat het verwijderen van een meniscus vroegtijdige artrose geeft. De biomechanische functie van de menisci in de knie zijn nu duidelijk. De belangrijkste is dat de menisci de gewichtoverdracht van het femur op de tibia bewerkstelligen waarbij alle krachten gelijkmatig over het gewrichtkraakbeen worden verdeeld. Daarnaast functioneren zij als schokbrekers. Vooral de mediale meniscus heeft een secundair stabiliserende functie in de knie, zeker wanneer de voorste kruisband stuk is. Daarnaast spelen ze ook een belangrijke rol in de propriocepsie van het gewricht. Voeding van het gewrichtkraakbeen wordt bewerkstelligd door de vorm van de menisci die congruent is aan het kraakbeenoppervlak van de gewrichtuiteinden. Daardoor ontstaat er een dunne film van gewrichtsvloeistof tussen meniscus en het gewrichtskraakbeen zodat meniscus en gewrichtskraakbeen gevoed worden.
Meniscusscheuren en meniscectomie. Meniscusscheuren komen frequent voor met een incidentie van ongeveer 61 per 100.000 mensen per jaar (1). Bij jongere mensen is het vaak het gevolg van een sportletsel waarbij de gebogen knie verdraaid wordt zoals bij voetbal, rugbytackles of bij het skiën.
Bij oudere patiënten is er vaak sprake van degeneratie van de meniscus waardoor zij minder elastisch worden en bij een gering trauma, bijvoorbeeld bij een diepe kniebuiging overeind komen, spontaan scheuren. Over het algemeen geven meniscusletsels pijn, zwelling, het gevoel dat er iets wegspringt in de knie, een doorzakgevoel en/of slotklachten in de knie. In het verleden was de behandeling van keuze voor een symptomatisch meniscusletsel een open, totale meniscectomie. Dat wil zeggen, de knie werd geopend met een grote incisie aan de mediale of laterale zijde en de beschadigde meniscus werd volledig verwijderd. De consequenties van een meniscectomie zijn nu volledig bekend (2).
Zonder menisci in het kniegewricht wordt het contactoppervlakte van het gewrichtkraakbeen verminderd en ontstaat er lokale, hoge piekdruk op het gewrichtkraakbeen, in de orde van grootte van 235% (3). Deze excessieve druk op het gewrichtkraakbeen van femur en tibia veroorzaakt gewrichtkraakbeen schade, wat weer leidt tot scheuren en andere beschadigingen van het gewrichtkraakbeen met secundaire artrose tot gevolg. Het risico op het ontwikkelen van artrose in de knie na totale meniscectomie is met een factor 14 toegenomen na 21 jaar (4).
Om deze reden is er de laatste jaren veel onderzoek geweest om de meniscus te preserveren, wanneer dit mogelijk is. Meniscushechttechnieken zijn ontwikkeld waarbij de modernste hechttechnieken goede resultaten voor verschillende meniscusscheuren laten zien. Deze kunnen op verschillende artroscopische technieken worden uitgevoerd, zowel all inside, inside out als outside in.
Wanneer de knie stabiel is of een meniscushechting gelijktijdig met een voorste kruisbandreconstructie plaatsvindt, is het succespercentage van meniscushechting ongeveer 90% (5).
Er blijft echter een probleem. De menisci zijn slecht van bloed voorzien, alleen het buitenste 1/3 deel van het weefsel is gevasculariseerd. Scheuren in deze zogenaamde “rode zone” kunnen dus spontaan genezen, danwel met een artroscopische hechttechniek worden gehecht.
Scheuren in het avasculaire gedeelte, de “witte zone” kunnen niet genezen, ook niet met een hechttechniek. De menisci die wel te hechten zijn, zijn verticale, circumferentiële scheuren in het rode gedeelte van de meniscus. Radiaire scheuren, flapscheuren of complexe en degeneratieve scheuren zijn niet te herstellen. Op dit moment kunnen ongeveer 20 tot 25% van de meniscusscheuren bij patiënten onder de 40 jaar artroscopisch hersteld worden. Dit wetende blijft er dus een groot aantal patiënten over waarbij een meniscusscheur niet te repareren is en een partiële danwel subtotale meniscectomie artroscopisch moet worden uitgevoerd. Op korte termijn doen deze patiënten het over het algemeen goed maar ze zijn wel at risk voor het ontwikkelen van secundaire artrose in de toekomst, sterker nog, er is nog steeds een groot aantal patiënten dat in het verleden een meniscectomie heeft ondergaan en die zich 15 tot 20 jaar later met een pijnlijke knie met verschillende gradaties van artrose op de polikliniek presenteert. Voor deze patiënten zijn er beperkte behandelopties, zeker als de artrose zich in het laterale compartiment van de knie ontwikkelt. Is er een varusas van het been, dan komen ze voor een valgiserende tibiakoposteotomie in aanmerking. Zijn de patiënten ouder dan 55 jaar dan komen ze voor een totale- of hemiknieprothese in aanmerking waarbij opgemerkt moet worden dat een laterale hemiprothese matige resultaten geeft. Echter de betreffende patiëntengroep komt niet in aanmerking voor een hemi- of totale knieprothese omdat ze te jong zijn. Een osteotomie is niet geïndiceerd omdat de mechanische beenas normaal moet zijn voor een meniscustransplantatie. Of wel de meniscustransplantatie moet met een tibiakop osteotomie worden gecombineerd.
De geschiedenis en resultaten van meniscustransplantatie. In het verleden zijn verschillende pogingen gedaan om een missende meniscus te vervangen. De behandelingen bestonden uit autoloog weefseltransplantatie van de patella-, achilles- of semitendinosuspezen fat pad autografts en autologe perichondriumplastieken (6-9). Ook werden synthetische grafts gebruikt, carbon fibre, Dacron en Teflonprotheses (10-13). Deze verschillende innovaties waren helaas vrij universeel in het feit dat ze alle slechte resultaten gaven. Met dit in het achterhoofd werd destijds het concept om de missende meniscus te vervangen door een donormeniscus, voor het eerst uitgevoerd door Milachowski in 1998 (14). Sinds die tijd is meniscustransplantatie een focus van wetenschappelijk onderzoek geweest voor een groot aantal personen. In de Verenigde Staten zijn er meer dan 4000 gedaan. In Europa werden meniscustransplantaties uitgevoerd door professor Verdonk te Gent, hij heeft er meer dan 100 gedaan (15). Binnen het Verenigd Koninkrijk is er een klein aantal chirurgen ook bezig met deze procedure en de interesse erin is groeiende, (zie www.meniscalstudygroup.co.uk ). Daarnaast hebben Van Arkel en de Boer sinds 1998 open meniscustransplantaties uitgevoerd (16). De laatste 10 jaar doet Van Arkel de meniscustransplantaties artroscopisch.
Op 05-09-1998 was er een consensusbijeenkomst van chirurgen die zich met meniscustransplantatie bezighielden. De conclusie van deze Europese meniscustransplantatie studiegroep (EMTG) was dat meniscustransplantatie geïndiceerd is om: -de pijn te reduceren bij patiënten na een (sub)totale meniscectomie, -om de anatomie te herstellen om zo de meest optimale mechanische situatie in de knie terug te krijgen na (sub)totale meniscectomie, -om verdere degeneratieve veranderingen aan het gewrichtkraakbeen en subchondraal bot te voorkomen, -om de mate van artrose na meniscectomie te voorkomen.
De indicatie voor een meniscustransplantatie, geformuleerd door de Europese meniscustransplantatie studiegroep luidt: patiënten die een (sub)totale meniscectomie hebben ondergaan met significante (invaliderende) pijn van de knie zonder dat er een ernstige mate van artrose is ontwikkeld waarbij de mechanische beenas neutraal moet zijn en de knie stabiel, komen voor een meniscustransplantatie in aanmerking. Als er significante kraakbeenschade (chondropathie graad 4) van met name de femurcondyl is ontstaan, is het risico dat het meniscustransplantaat beschadigd raakt aanwezig en is een meniscustransplantatie niet geïndiceerd. Bij de tibia is kraakbeenschade een minder groot probleem omdat de donormeniscus juist deze schade gaat bedekken en er geen schuifkrachten tussen tibiaplateau en meniscus zijn, terwijl bij flexie en extensie de femurcondyl over het transplantaat glijdt en daardoor, als er sprake is van chondropathie graad 4 op de femurcondyl, kan na verloop van tijd de donormeniscus beschadigd raken. Bij chondropathie graad 1 tot 3 op de femurcondyl treedt dit probleem niet op. De resultaten van meniscustransplantatie zijn goed, Cameron en Saha rapporteerden het resultaat van 67 meniscustransplantaties bij 63 patiënten met een gemiddelde follow up van 31 maanden (1 tot 5 jaar) (17). In 5 cases werd de procedure gecombineerd met een voorste kruisbandreconstructie en in 4 cases werd een meniscustransplantatie gecombineerd met een correctieosteotomie. Zij rapporteerden 90,5% goed en uitstekend resultaat in de groep van geïsoleerde meniscustransplantaties. Bij de combinatie voorste kruisbandreconstructie was het goed en uitstekend resultaat 80% en na een correctieosteotomie in combinatie met een meniscustransplantatie toonden zij resultaten goed en uitstekend van 58,3%. In 6 gevallen was er een traumatische achterhoornscheur van het transplantaat. In 1995 toonden Van Arkel en De Boer de 2- tot 5-jaars resultaten van 23 patiënten die een meniscustransplantatie ondergingen (16). Het betrof 14 maal een laterale meniscustransplantatie, 7 maal een mediale meniscustransplantatie en in 2 gevallen werd een mediale en laterale meniscustransplantatie in één keer uitgevoerd. De procedure was een open meniscustransplantatie. Klinische resultaten toonden bij 20 patiënten goede resultaten. In 3 gevallen bleek het meniscustransplantaat na een periode van vastzitten, los te zijn gekomen van het kapsel. Partiële meniscectomie van de donormeniscus volgde. Er waren geen aanwijzingen voor afstotingsreacties en er was geen verslechtering van de röntgenfoto’s.
De gemiddelde leeftijd van de patiënten was 41 jaar (52-31).
Stollsteimer et al. publiceerde resultaten van 23 meniscustransplantaties bij 22 patiënten met een 1 tot 5 jaar follow up (17). Gecryopreserveerde grafts werden via een artroscopische techniek met botpluggen van voor- en achterhoorn in het tibiabot gefixeerd. De gemiddelde leeftijd van patiënt was 31 jaar (42-20). 12 grafts waren lateraal en 11 grafts waren mediaal. De gemiddelde follow up was 40 maanden. De pijn was beoordeeld op een 4 punten schaal. 5 patiënten rapporteerden een toename van 2°, 13 patiënten verbeterden met 1°, 3 patiënten hadden geen verbetering en 1 patiënt had een verslechtering van 1° op deze pijnscore.
MRI evaluatie toonde dat er een vermindering van de grootte van de meniscus was van 62%, range 31 tot 100% in vergelijking met de normale meniscus van de knie aan de andere kant.
Rath et al. rapporteerde de uitkomsten na meniscustransplantatie van 22 deep frozen en gecryopreserveerde grafts bij 18 patiënten. De gemiddelde follow up was 5 jaar (18). Zij zagen een vermindering van de pijn met een significante toename van de functie, ondanks dat de functie ten opzichte van de normale knie toch iets beperkt bleef. Acht transplantaten vertoonden een scheur waarbij 6 maal een partiële en 2 maal een totale meniscectomie werd uitgevoerd.
Verdonk et al. publiceerde de resultaten van een eerste 100 meniscustransplantaties waarbij zij gebruik maakten van verse (viable) allografts (15). De studie bestond uit 39 mediale en 61 laterale meniscustransplantaties en de resultaten werden geëvalueerd na een gemiddelde van 7.2 jaar. 28% van de mediale en 16% van de laterale grafts faalden, het falen werd gedefinieerd als soms optredende, matige pijn, persisterende pijn of slechte functie. De gemiddelde survival van de grafts was 11.6 jaar. De survivalrates voor de mediale en laterale meniscustransplantatie waren respectievelijk 74,2% en 69,8%.
In 2002 publiceerden Van Arkel en De Boer de prospectieve survivalanalyse van 63 opeenvolgende meniscustransplantaties bij 57 patiënten (20). Het betrof 34 maal een laterale meniscus, 17 maal een mediale meniscus en zowel laterale als mediale meniscus in dezelfde knie in 6 gevallen. Voor de survivalanalyse werden persisterende pijn of mechanische beschadiging gebruikt als klinisch criterium voor falen van de meniscustransplantatie. In het totaal faalden 13 allografts (5 lateraal, 7 mediaal, 1 mediaal en lateraal). Er was een significante negatieve correlatie (p=0.003) tussen een gescheurde voorste kruisband en een succesvolle mediale meniscustransplantatie. Ook was er een significant verschil (p=0.004) in het klinisch resultaat tussen laterale en mediale meniscustransplantatie. De cumulatieve survival van laterale, mediale en gecombineerde allografts in dezelfde knie, gebaseerd op de life-table methode en de Kaplan Mayer berekening was respectievelijk 76%, 50% en 67%.
De conclusie was dat de survival van mediale meniscustransplantaten sterk zal verbeteren wanneer een voorste kruisbandreconstructie, wanneer deze gescheurd is, gelijktijdig met de mediale meniscustransplantatie zal worden uitgevoerd. Het gemiddelde interval tussen totale meniscectomie en meniscustransplantatie was 16 jaar, de gemiddelde follow up was 60 (4 tot 126) maanden.
De volledige analyse van het ware effect van meniscustransplantatie is erg moeilijk te onderzoeken.
Dit komt omdat er geen prospectief gerandomiseerde studies in deze gevallen zijn op te zetten en gezien de toch goede resultaten die bereikt worden is het ook de vraag of het zo’n trial ook uitvoerbaar is. De patiënten hebben vaak zoveel klachten dat zij om deze procedure vragen omdat ze deze via internet zijn tegengekomen. Ze zullen om die reden dan ook niet aan een randomisatie mee willen doen omdat de andere tak zou zijn dat er geen behandeling volgt en omdat ze zoveel klachten hebben zullen ze dit dan ook niet accepteren. Veel meniscustransplantatie procedures worden ook in combinatie met andere ingrepen gedaan, zoals voorste kruisbandreconstructie, correctieosteotomie bij malalignement van de knie en dat maakt ook de verdere evaluatie van meniscustransplantaties moeilijk. Daarnaast is ook het aantal patiënten dat de procedure ondergaat gering, dat heeft met de indicatiestelling te maken. Dus om een goede statische power van de studie te krijgen zijn vergelijkende studies moeilijk op te zetten.
Hoe meniscus allografts bewaard zouden moeten worden? Er zijn verschillende methoden om donormenisci te verkrijgen, steriliseren en bewaren. Het verkrijgen van de menisci (processing) beïnvloed de klinische resultaten. Verdonk in Gent heeft gekozen om verse (viable) allografts te gebruiken. Hij heeft een orthopedisch team om donormenisci uit zijn eigen weefseldonatieprogramma te verkrijgen (15). De donormenisci worden dan bewaard in een medium gecombineerd met een cocktail van antibiotica. De graft kan maximaal 2 weken voor de ingreep bewaard worden.
Patiënten komen dus op een lijst te staan en zullen semi-acuut moeten worden opgeroepen om de donormeniscus te laten implanteren. Het is door de wet verboden om in Nederland een eigen weefselbank te hebben. In Nederland loopt het weefseldonorprogramma via de BIS Foundation in Leiden. Het gebruik van verse donormenisci induceert een probleem ten aanzien van screening tegen ziekteoverdracht, met name virussen als HIV en gekke koeienziekte. Verkrijgen van resultaten van de donor gezondheidschecks aan de hand van de gegevens van de huisarts of postmortum onderzoek duurt lang, het duurt soms weken, tot soms maanden, voor de gegevens bekend zijn.
Daarnaast is het komen tot een goede match, de goede maat voor de juiste patiënt, met deze methode lastig. Het is onmogelijk om op deze manier tot een meniscusbank te komen. In het verleden heeft Milachowski gebruik gemaakt van freeze-dried en lyophilised allografts (14). De klinische resultaten van deze grafts waren slecht. Het gebruik van deze gelyofiliseerde transplantaten is verlaten. Tegenwoordig worden 2 technieken gebruikt voor het processen en bewaren van donormenisci, zijnde cryopreservatie en fresh freezing. Bij cryopreservatie wordt het transplantaat in een medium gelegd van glyserol of dimethylsulfoxide, 2 stoffen die beschermen tegen ruptuur van celwanden en celdood door kristalformatie bij vriezen. Ze worden langzaam ingevroren tot ongeveel -196°C. Resultaten tonen dat ongeveer 10% van de meniscuscellen metabool actief blijven en dat deze 10% cellen metabool actiever zijn dan normaal en compenseren voor de niet metabool actieve cellen (21). Bij de techniek van fresh freezing worden de donormenisci intensief gewassen en verpakt en bevroren tot -80°C, sterilisatie, chemische decontaminatie met bijvoorbeeld ethanol of antibiotica zijn dan mogelijk. Echter het gebruik van gammastralen voor sterilisatie heeft een negatief effect op de cross linking van het collageen en zeker bij hoge dosis kan daardoor een structurele afbraak van het collageen plaatsvinden (22).
Ondanks dat de International Atomic Energy Agency adviseert om 2.5 MRAD als standaard bestraling voor dit soort producten te gebruiken om zo viruspartikels te doden, blijkt dat sommige viruspartikels ondanks deze dosis niet worden geïnactiveerd.
Welke chirurgische technieken worden voor implantatie gebruikt. De mechanische functie van de donormeniscus is volledig afhankelijk van de intactheid van het transplantaat. De menisci bestaan voornamelijk uit circumferentieel georiënteerd collageen 1 vezels, met enkele radiair verlopende verbindingsvezels. Door belasting, erop staan, wordt kracht op deze circumferentiele collageenvezels uitgeoefend, er ontwikkelen zich zogenaamde “hoop stresses” (23). De krachten zijn groot en een onderbreking van de continuïteit van de collageenvezels doet deze functie sterk verminderen. Verschillende biomechanische studies hebben bevestigd dat de integriteit tussen meniscus en bot belangrijk is. Het is aangetoond dat contactdruk op het gewrichtkraakbeen na meniscectomie door meniscustransplantatie hersteld kan worden. Voorwaarde is dan wel de donormeniscus goed aan het bot gefixeerd moeten worden om daarmee de contactdrukken op het gewrichtkraakbeen sterk verminderen en een adequate functie van de donormeniscus mogelijk is (24).
De huidige chirurgische techniek om een meniscustransplantaat te implanteren is veeleisend. De techniek van het hechten zonder botblok is een uitdaging echter het transplanteren van donormenisci met botbruggen of pluggen is nog ingewikkelder. Een enkele chirurg hecht alleen de meniscus aan het kapsel, terwijl anderen gebruik maken van transossale fixatie met hechtingen (15,20)
Door nieuw ontwikkeld instrumentarium en nieuwe fixatietechnieken ontwikkelt de operatieve techniek van meniscustransplantaties nog steeds verder. Voor de evaluatie van patienten na een meniscustransplantatie wordt een protocol gebruikt waar in de lysholm – , Tegner -, en de KOOS score worden gebruikt. Daarnaast wordt gebruik gemaakt van het ICRS evaluation pakkage.
Hoe moet de juiste maat van de donormeniscus gezocht worden? Aan de hand van röntgenfoto’s en MRI kan de juiste maat van de donormeniscus gevonden worden. wanneer een meniscustransplantatie met een botbrug gefixeerd wordt, wordt de maatvoering belangrijker. Wanneer van bottunnels gebruik wordt gemaakt is een klein maatverschil tussen donor en ontvanger wat betreft de meniscus te corrigeren. Dienst et al hebben aangetoond dat het niet passen van een graft, binnen een grens van 10%, leidt tot significante problemen in het kniegewricht (25). Wanneer de graft te groot is zal de gewichtoverdracht op het gewrichtkraakbeen niet afnemen, wat de bedoeling is, maar juist toenemen. Wanneer de graft te klein is zullen de krachten op de meniscus toenemen waardoor deze kan falen.
Complicaties. Bij uitgebreide chirurgische procedures is de kans op complicaties aanwezig. Bij meniscustransplantaties hebben zich nog geen grote problemen voor gedaan. Een van de belangrijkste zorgen die door de meeste patienten worden geuit is het risico op overdracht van ziekten. In 1989 werd uitgerekend dat de kans om via donorbot transplantatie niet herkende HIV infectie op te lopen ongeveer 1 op 1,6 miljoen was (26). Sindsdien is de HIV epidemie wereld wijd geworden, maar ook de poymerase chain reaction (PRC) test voor HIV ontwikkeld en werden de protocollen van de Amerikaanse en Europesche Weefsel banken aangescherpt waardoor de donorselectie procedure werd verbeterd en de kans op ziekte overdracht sterk werd verminderd.
De donor weefsels worden verkregen via geaccrediteerde weefsel banken. In MCHaaglanden worden de donormenisci verkregen via de BIS foundation te Leiden. De BIS foundation zorgt voor de processing, sterilisatie en presesvatie. Het bovengenoemde cijfer (1;1,6 miljoen) betreft bot transplantaties waarbij nog steeds kleine hoeveelheden bloedresten aanwezig waren. In donormenisci zitten geen bloedresten. Desondanks wordt aan de patient wel de zeer zeldzame kans op ziekte overdracht medegedeeld. Meniscus weefsel wordt als immunopriviledged weefsel beschouwd omdat de meniscuscellen in gebed liggen in een matrix van mucopolysacchariden, waardoor de cellenafgeschermde worden van het immunologische proces (27). Van Arkel heeft aangetoond dat na meniscustransplantatie antibodies tegen het human leucocyte antigen (HLA) ontstaan (28). Dit leidt niet tot een afstotingsreactie, maar is een uiting van creeping substituution, dat wil zeggen het geleidelijk vervangen van donorweefsel door eigen cellen en weefsel. Klinische of histologisch bewijs van een afstotingsreactie is uiters zeldzaam. Alleen Hamlet beschrijft een mogelijke casus van acute afstotingsreactie (29)
Als een meniscustransplantatie faalt dan is dat heeft dat minder ernstige gevolgen dan wanneer een hemi of totale knie prothese faalt. De donormeniscus kan wanneer deze beschadigd raakt behandeld worden als een normaal meniscus letsel door een artroscopische partiele meniscectomie uit te voeren. Een deel van de graft gaat dan verloren. Stel dat de gehele donormeniscus verwijderd moet worden dat is de patient weer in de situatie als voor de transplantatie. Survival analyse laat zien dat donor menisci na ongeveer 10- 15 jaar beschadigd kan raken en klachten kunnen gaan geven. De optie van de hemi of totale knie prothese is dan aanwezig. Er is geen bot weefsel verloren gegaan zoals bij een hemi of totale knieprothese waarbij resectie van bot moet plaats vinden om de prothese te plaatsen. Een primaire prothese kan dan geplaatst worden. Terwijl bij het falen van de knie artroplastiek een uitgebreide dure revisie prothese geindiceerd is. Knieprothesen geplaatst bij deze jonge patienten groep laat een survival na 10-13 jaar zien van 85%. Er is overigens weinig literatuur over knie prothese bij jonge mensen. Over meniscustransplantatie bij dezelfde leeftijd groep is meer bekend. In Pubmed verschenen in 2007 en 2008 respectievelijk 13 en 18 artikelen over meniscustranplantatie. Terwijl er maar 1 artikel over knie prothese bij jonge patienten in dezelfde periode werd gepubliseerd (30).
De toekomst van meniscustransplantatie. De ontwikkelingen in de afgelopen 30 jaar in de artroscopische chirurgie hebben er toe geleid dat een open meniscectomie obsoleet is (31,32). Men probeert zoveel mogelijk meniscusweefsel te conserveren middels een artroscopische partiele meniscectomie. Ook het artroscopisch hechten van het meniscusletsel is in een aantal gevallen mogelijk geworden. Aan de ene kant zal hierdoor de indicatie voor een meniscustransplantatie afnemen omdat door het hechten van de meniscus de anatomie in de knie hersteld wordt. Aan de andere kant blijft de situatie bestaan dat een bucked handle letsel van een meniscus niet te hechten is omdat het meniscusweefsel te veel is beschadigd en dus een subtotale meniscectomie zal moeten plaats vinden. Bij deze groep patienten kan in de toekomst een meniscustransplantatie geindiceerd zijn. Momenteel wordt veel onderzoek gedaan naar het ontwikkelen van een meniscusprothese. De dierexperimentele onderzoeken laten zien dat er wel weefsel ingroei is in de meniscusprothese, maar dat het oppervlak van de meniscusprothese zorgt voor schade aan het gewrichtskraakbeen. De experimentele meniscusprothese heeft nog niet de eigenschappen van de natieve en donormeniscus. Vooralsnog is de donormeniscus het beste substituut voor een afwezige meniscus in de knie.
In de toekomst worden hopelijk matrixen ontwikkeld met dezelfde biomechanische eigenschappen als een meniscus waar eigen weefsel in kan groeien en zodoende een “ nieuwe meniscus” kan ontstaan die volledig en snel biologisch wordt geincorporeerd eventueel na toevoeging van groeifactoren.
Huidige problemen met de vergoeding van meniscustransplantaties door zorgverzekeraars!
Het huidige probleem van meniscustransplantaties is dat de meeste zorgverzekeraars geen vergoeding voor de ingreep toekennen. Ze beroepen zich op het feit dat het geen erkende behandeling betreft. En die erkenning zou moeten komen door prospectief gerandomiseerde trails. Echter bij deze techniek is ( net als bij vele andere orthopedische ingrepen die wel voor vergoeding in aanmerking komen) het ethisch niet mogelijk om een prospectief gerandomiseerde studie op te zetten. Bij zo’n studie zou de helft van de patienten met ernstige klachten van de knie een adequate behandeling lange tijd onthouden moeten worden met alle secundaire maatschappelijke, bijv. arbeidsongeschiktheid, kosten vandien. De lange termijn studies van meniscustransplantatie hebben aangetoond dat patient na een meniscustransplantatie duidelijke pijn vermindering hebben en beter funktioneren. `Dit komt omdat de indicatie voor meniscus transplantatie zeer nauwkeurig wordt gesteld. Bijvoorbeeld in 2008 heb ik 73 patienten gezien met de vraagstelling of zij voor en meniscustransplantatie in aanmerking kwamen, echter bij 12 patienten was ik er van overtuigd dat de indicatie goed was. Voor deze patienten heb ik toestemming gevraagd aan de medisch adviseurs van de zorgverzekeraars en 3 keer werd toestemming verleent, de andere 9 patienten kregen geen toestemming, en kwamen niet voor een osteotomie, of knie prothese in aanmerking, waardoor zij nu gen adequate behandeling krijgen. Wat ik zou willen is dat als ik de indicatie stel dat een meniscustransplantatie een goede optie is deze door de zorgverzekeraar vergoed wordt, in die zin dat het kostendekkend is voor het ziekenhuis en voor de specialist een redelijk honorarium rekening houdend met de speciale expertise en het tijdsbeslag. In Nederland ben ik de enige orthopeed die donor menisci transplanteerd. Een DBC code uit het basis pakket die in aanmerking zouden kunnen komen is; Post-traumatische afwijkingen knie / operatief met klinische episode declaratie code 140158, waarbij de donormeniscus ( ongeveer € 1800 via BIS Leiden) door de zorgverzekeraar wordt gegoed. Recent heeft gelukkig het College van Zorgverzekeringen meniscustransplantaties erkent als een reguliere behandeling voor de eerder genoemde indicatie. Het Medisch Centrum Haaglanden mag 10 meniscus transplantatie per jaar uitvoeren.
Conclusie. Meniscustransplantatie heeft goede resultaten met betrekking tot pijn en funktie van de knie. Het is geindiceerd bij een kleine specifieke patienten groep. Het stelt het plaatsen van een totale knie prothese bij jonge patienten uit, waardoor uiteindelijk de kosten voor revisies van knie prothesen bij deze patienten zullen verminderen. Als een meniscustransplantatie na 10- 15 jaar faalt is er nog geen botverloren gegaan en kan een primaire knie prothese zonder problemen worden geplaatst. Terwijl een loslatende knieprothese bij dezelfde jonge patient ernstig botverlies geeft en een uitgebreide revisie met bottransplantatie tot gevolg heeft en na de revisie zal de funktie van de knie achteruit zijn gegaan en tegelijkertijd het risico op infectie en trombose sterk toenemen.
Literatuur
1. Baker PE, Peckham AC, Pupparo F and Sanborn JC (1985) Review of meniscal injury and associated sports. Am J Sports Med 13:1-4
2. McDermott ID and Amis AA (2006) The consequences of meniscectomy. J Bone Joint Surg 88-B:1549-56
3. Baratz ME, Fu FH and Mengato R (1986) Meniscal tears: the effect of meniscectomy and of repair on intraarticular contact areas and stress in the human knee. Am J Sports Med 14:270-274
4. Roos H, Lauren M, Adalberth T, Roos EM, Jonsson K and Lohmander LS (1998). Knee osteoarthritis after meniscectomy: prevalence of radiographic changes after twenty-one years, compared with matched controls. Arthritis Rheum 41:687-693
5. Kotsovolos ES, Hantes ME, Mastrokalos DS, Lorbach O and Paessler HH (2006) Results of all-inside meniscal repair with the FasT-Fix meniscal repair system. Arthroscopy 22:3-9
6. Johnson LL and Feagin JA Jr (2000) Autogenous tendon graft substitution for absent
knee joint meniscus: a pilot study. Arthroscopy 16:191-196
7. Kohn D, Wirth CJ, Reiss G, Plitz W, Maschek H, Erhardt W and Wulker N (1992) Medial meniscus replacement by a tendon autograft. Experiments in sheep. J Bone Joint Surg 74-B:910-917
8. Kohn D, Rudert M, Wirth CJ, Plitz W, Reiss G and Maschek H (1997) Medial meniscus replacement by a fat pad autograft. An experimental study in sheep. Int Orthop 21:232-238
9. Bruns J, Kahrs J, Kampen J, Behrens P and Plitz W (1998) Autologous perichondral tissue for meniscal replacement. J Bone Joint Surg 80-B:918-923
10. Kenny C, Krackow KA and McCarthy EF (1983) An evaluation of the effects of a silastic meniscus prothesis on post-meniscectomy osteoarthrosis. Trans Orthop Res Soc 8:335
11. Veth RP, den-Heeten GJ, Jansen HW and Nielsen HK (1983) An experimental study of reconstructive procedures in lesions of the meniscus. Use of synovial flaps and carbon fiber implants for artificially made lesions in the meniscus of the rabbit. Clin Orthop Rel Res 181:250-254
12. Sommerlath K and Gillquist J (1992) The effect of a meniscal prosthesis on knee biomechanics and cartilage. An experimental study in rabbits. Am J Sports Med 20:73-81
13. Messner K (1994) Meniscal substitution with a Teflon-periosteal composite graft: a rabbit experiment. Biomaterials 15:223-230
14. Milachowski KA, Weismeier K and Wirth CJ (1989) Homologous meniscus transplantation. Experimental and clinical results. Int Orthop 13:1-11
15. Verdonk PC, Demurie A, Almqvist KF, Veys EM, Verbruggen G and Verdonk R (2006) Transplantation of viable meniscal allograft. Surgical technique. J Bone Joint Surg 88-Am (Suppl 1 Pt 1):109-18
16. Arkel ERA van, Boer HH de (1995). Human meniscal transplantations; preliminary results at 2 to 5 years follow-up. J Bone Joint Surg 77-Br:589-595.
17. Cameron JC and Saha S (1997) Meniscal allograft transplantation for unicompartmental arthritis of the knee. Clin Orthop Rel Res 337:164-171
18. Stollsteimer GT, Shelton WR, Dukes A and Bomboy AL (2000) Meniscal allograft transplantation: a 1- to 5-year follow-up of 22 patients. Arthroscopy 16:343-347
19. Rath E, Richmond JC, Yassir W, Albright JD and Gundogan F (2001) Meniscal Allograft Transplantation. Two- to Eight-Year Results. Am J Sports Med 29:410-414
20. Arkel ERA van, Boer HH de (2002). Survival analysis of human meniscal transplantations. J Bone Joint Surg 84-Br:227-231.
21. Arnoczky SP, McDevitt CA, Schmidt MB, Mow VC, and Warren RF (1988) The effect of cryopreservation on canine menisci: a biochemical, morphologic, and biomechanical evaluation. J Orthop Res 6(1):1-12
22. Cheung DT, Perelman N, Tong D and Nimni ME (1990) The effect of gammairradiation on collagen molecules, isolated alpha-chains,and crosslinked native fibers. J Biomed Mater Res 24:581-589
23. Jones RS, Keene GC, Learmonth DJ, Bickerstaff D, Nawana NS, Costi JJ and Pearcy MJ (1996) Direct measurement of hoop strains in the intact and torn human meniscus. Clinical Biomechanics 11:295-300
24. McDermott ID, Lie DT, Edwards A, Bull AMJ and Amis AA (2008) The effects of lateral meniscal allograft transplantation techniques on tibio-femoral contact pressures. Knee Surg Sports Traumatol Arthrosc 16:553-560
25. Dienst M, Greis PE, Ellis BJ, Bachus KN, and Burks RT (2007) Effect of lateral meniscal allograft sizing on contact mechanics of the lateral tibial plateau: an experimental study in human cadaveric knee joints. Am J Sports Med 35:34-42
26. Buck BE, Malinin TI and Brown MD (1989) Bone transplantation and human immunodeficiency virus. An estimate of risk of acquired immunodeficiency syndrome (AIDS). Clin Orthop Rel Res 240:129-136
27. Elves MW (1976) Newer knowledge of the immunology of bone and cartilage. Clin Orthop Rel Res 120:232-259
28. Arkel ERA van, Berg-Loonen PM van de, Wersch JWJ van, Boer HH de (1997).Human leucocyte antigen sensitization after cryopreserved human meniscal transplantations. Transplantation 64:531-533.
29. Hamlet W, Liu SH and Yang R (1997) Destruction of a cyropreserved meniscal allograft: a case for acute rejection. Arthroscopy 13:517-521
30. Kim YH, Kim JS, Choi Y (2008) Osteolysis after unidirectional and multidirectional mobile-bearing totale knee arthroplasty in young patients. J of Arthroplasty
31. Arkel ERA van (2003). Kan iedere meniscusleasie met behulp van artroscopie worden verholpen? Vademecum, permantente nascholing huisartsen 21 nr 46a 13 -11-2003
32. Haute Autorite de Sante (2008). Prise en charge therapeutique des lesions meniscales et des lesions isolees du ligament croise anterieur du genou chez l’adulte. www.has-sante.fr
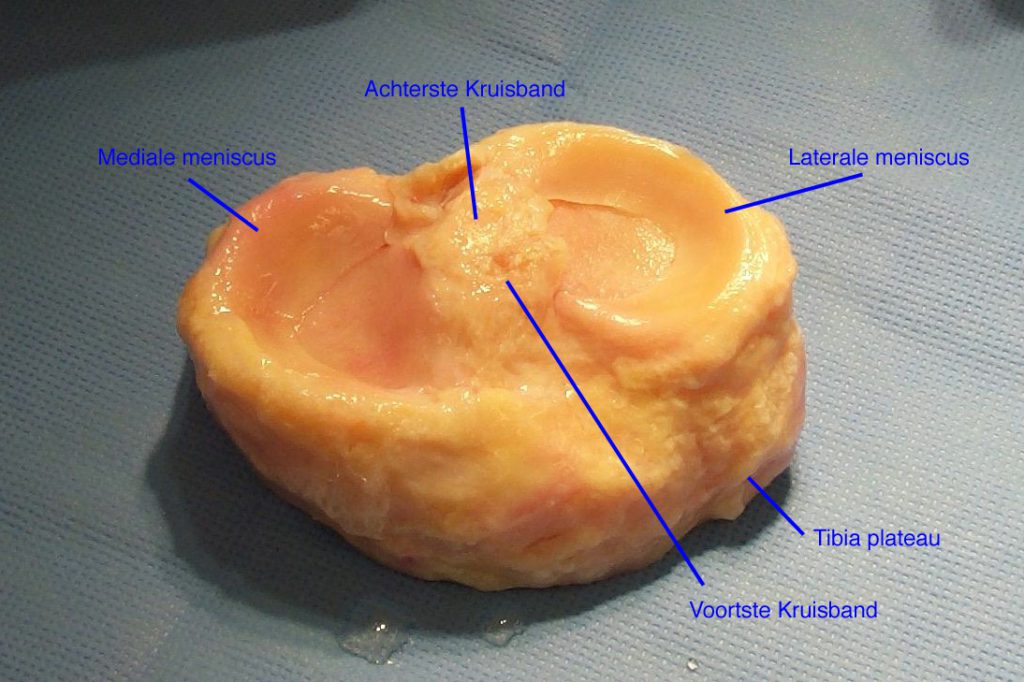
Donor tibiaplateau met daarop de laterale en mediale meniscus, zoals deze sterieel wordt aangeleverd voor transplantatie. Tijdens de operatie wordt de donormeniscus van het tibiaplateau afgeprepareerd en voorbereid voor de transplantatie.
